Czy jedno szybkie badanie może wyjaśnić, czy kaszel to tylko infekcja czy coś poważniejszego?
Ultrasonografia bywa dziś pierwszym krokiem w diagnostyce układu oddechowego u najmłodszych. Badanie jest szybkie, nieinwazyjne i jest bezbolesne.
W kilku minut można sprawdzić, czy widać zmiany zapalne, płyn w jamie opłucnej lub odma opłucnowa. Lekarz łączy obraz z objawami — kaszel, gorączka czy duszność — by postawić trafną diagnozę.
W praktyce pediatrycznej usg pomaga monitorować leczenie i ograniczyć ekspozycję na promieniowania, gdy nie jest to konieczne. Badanie często wykonuje się w gabinecie i jest dobrze tolerowane nawet przez niemowlęta.
Kluczowe wnioski
- Badanie jest szybkie, nieinwazyjne i bezbolesne.
- Pomoże wykryć zapalenie płuc, płyn lub odma opłucnową.
- Obraz USG interpretuje się razem z objawami i badaniem lekarza.
- Można je powtarzać w trakcie terapii bez promieniowania.
- Badanie jest często dostępne w gabinecie pediatrycznym i dobrze tolerowane przez dzieci.
Kiedy lekarz zleca USG płuc dziecka i jakie objawy powinny zaniepokoić rodzica
Gdy objawy nie ustępują lub się nasilają, lekarz może zdecydować o szybkim badaniu obrazowym. Najczęściej chodzi o uporczywy kaszel, duszność lub ból w klatce piersiowej.
Pokazanie zmian w dolnych częściach układu oddechowego bywa kluczowe, gdy osłuchanie nie daje jasnej odpowiedzi. Badaniem warto objąć też dzieci z wysoką gorączką i trudnościami w oddychaniu.
- Długo utrzymujący się kaszel lub nasilona tachypnoe.
- Duszność, ból jednej strony klatki piersiowej lub ból brzucha sugerujący ognisko w dolnym płacie.
- Nawracające infekcje i osłabienie pomimo leczenia.
- Wysoka gorączka z zaburzeniem oddychania.
| Wskazanie | Dlaczego zlecić badanie | Co może przyspieszyć diagnozę |
|---|---|---|
| Niepewne osłuchiwanie | Obraz kliniczny niejednoznaczny | Szybka ocena zmian w dolnych partiach płuc |
| Jednostronny ból klatki | Możliwe ognisko zapalne | Wykrycie płynu lub konsolidacji |
| Nawracające infekcje | Monitorowanie stanu | Decyzja: leczenie vs obserwacja |
Przygotuj do wizyty informacje o początku objawów, zmianach w oddychaniu, przebiegu gorączki oraz apetycie dziecka. Decyzję podejmuje lekarz po ocenie stanu ogólnego i pomiarach, np. częstości oddechów czy saturacji.
Co daje USG płuc w diagnostyce dzieci i dlaczego jest tak często wybierane
Badanie ultrasonograficzne szybko dostarcza informacji o zmianach przyściennych i płynach w okolicy opłucnej.
Dzięki temu lekarz otrzymuje niemal natychmiastowy obraz podopłucnowych zmian, cech zapalenia i obecności wysięku. To przyspiesza decyzję o leczeniu lub obserwacji.
Badanie jest bezbolesne i nie wymaga zastosowania igieł ani promieniowania. Dzięki temu pacjent zyskuje komfort, a rodzic pewność, że procedura jest bezpieczna.
Meta-analizy pokazują wysoką czułość i swoistość w wykrywaniu zapalenia płuc u dzieci, szczególnie gdy ogniska dochodzą do opłucnej. Dlatego usg płuc jest często wybierane jako pierwszy krok diagnostyczny w gabinecie.
„USG najlepiej obrazuje to, co dochodzi do opłucnej – stąd jego wartość w wykrywaniu zmian przyściennych.”
Jednak ogniska głęboko położone mogą wymagać dalszej oceny za pomocą zdjęcia. Diagnostyka to proces: objawy, badanie lekarskie i dobór obrazu do pytania klinicznego, a nie badania na zapas.
Jak przebiega badanie USG płuc u dzieci krok po kroku
Badanie rozpoczyna się od krótkiego wywiadu, który określa cel — np. podejrzenie zapalenia, ocena płynu lub kontrola leczenia. Dzięki temu wynik odpowiada na konkretne pytanie kliniczne.
Następnie odsłania się klatkę piersiową i nakłada żel. Chłód żelu bywa jedynym nieprzyjemnym odczuciem.
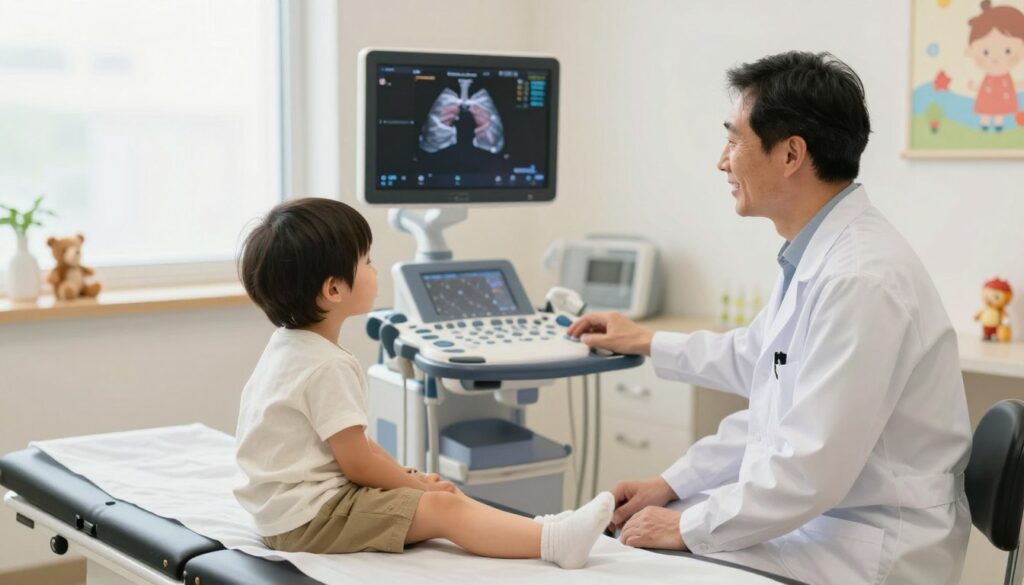
Prowadzi się głowicę po wyznaczonych polach klatki i obserwuje obraz na monitorze w czasie rzeczywistym. Badanie trwa zwykle 15–30 minut; przy trudnej współpracy może się wydłużyć.
W praktyce:
- krótki wywiad i ustalenie celu badania;
- nałożenie żelu i pozycja dziecka — często na kolanach rodzica;
- skanowanie i oglądanie obrazu na ekranie;
- omówienie wstępnych obserwacji oraz zapis opisu dla lekarza prowadzącego.
Badanie jest bezbolesne, a obecność rodzica i przerwy na uspokojenie poprawiają komfort i współpracę dziecka.
Jak przygotować dziecko do USG płuc, żeby ograniczyć stres
Dobra organizacja i krótkie wyjaśnienia uspokajają dziecko przed badaniem. Nie trzeba przygotować się medycznie — nie jest wymagane bycie na czczo ani odstawianie leków.
Proste kroki zwiększają komfort i poprawiają jakość obrazu. Powiedz dziecku, że lekarz posmaruje klatkę żelem i przesunie „latarkę” — to nie boli. Dzięki temu maluch lepiej współpracuje.
- Wygodne ubranie, łatwe do podwinięcia.
- Ulubiona zabawka lub książeczka dla spokoju.
- Chusteczki do wycierania żelu, dodatkowa warstwa ubrania po badaniu.
- Przyjdź chwilę wcześniej — unikaj pośpiechu i zadbaj o nawodnienie.
| Co zabrać | Po co | Korzyść |
|---|---|---|
| Wygodne ubranie | Dostęp do klatki | Szybsze badanie |
| Zabawka/książeczka | Uspokojenie | Lepsza współpraca |
| Chusteczki, ciepła bluza | Higiena i komfort | Spokojne opuszczenie gabinetu |
Jeśli dziecko płacze, badanie zwykle nadal jest możliwe, choć może trwać dłużej. Rola rodzica to stworzenie poczucia bezpieczeństwa. To pomaga uzyskać czytelny obraz i przyspiesza decyzję o ewentualnym leczeniu.
Co może wykazać USG płuc u dzieci: najczęstsze rozpoznania i „co widać” w obrazie
Szybka ocena pozwala wykryć konsolidacje przylegające do opłucnej oraz ocenić charakter płynu w jamie opłucnej.
W obrazie lekarz szuka zmian typowych dla zapalenia płuc: obszarów o zwiększonej echogeniczności i wyraźnej granicy z otaczającą tkanką.
Badanie przydaje się także przy podejrzeniu wysięku w jamie opłucnej. Ocena obejmuje ilość płynu i jego echostrukturę — jednorodny lub przegrodzony.
- podejrzenie zapalenia płuc — widoczne ogniska podopłucnowe;
- ocena wysięku w jamie opłucnej — ilość i charakter płynu;
- wykluczenie lub rozpoznanie odmy opłucnowej oraz zmiany włókniste i obrzękowe.
| Problem kliniczny | Co w obrazie widać | Znaczenie dla decyzji |
|---|---|---|
| Zapalenie płuc | konsolidacja przy opłucnej | leczenie antybiotykowe vs obserwacja |
| Wysięk w jamie opłucnej | ilość, przegrody | punkcja lub drenaż |
| Odma opłucnowa | brak przesyłu fali, przemieszczenie płuc | natychmiastowa interwencja w razie objawów |
Monitorowanie zmian pozwala śledzić odpowiedź na leczenie bez powtarzania ekspozycji radiologicznej. Jednak ujemny obraz nie zawsze wyklucza ognisko położone głębiej.
Pamiętaj: interpretacja obrazu zawsze łączy się z oceną kliniczną dziecka i nie zastępuje kompletnej diagnozy. Badanie to element procesu decyzyjnego w leczeniu.
USG płuc a RTG klatki piersiowej u dziecka: kiedy wystarczy ultrasonografia, a kiedy potrzebne jest zdjęcie
Porównanie ultrasonografii i zdjęcia klatki pomaga wybrać najszybszą drogę do właściwej diagnozy.
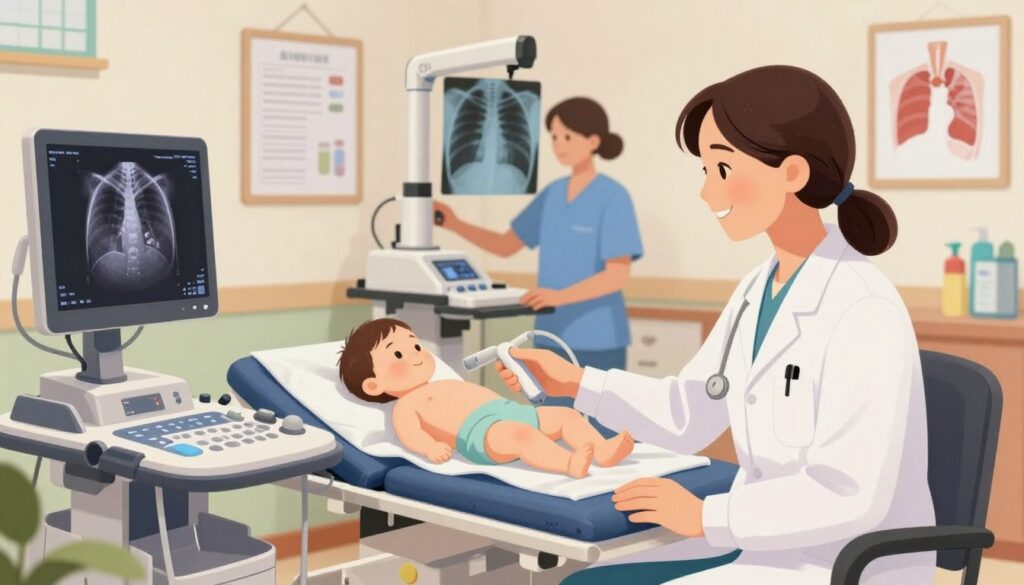
Co widzi każda metoda? Ultrasonografia znakomicie obrazuje zmiany przy opłucnej i obecność płynu w jamie opłucnej. RTG lepiej pokazuje ogniska położone głębiej w miąższu płuc.
Kiedy zwykle wystarczy ultrasonografia:
- stabilny stan dziecka i obraz zgodny z objawami;
- podejrzenie wysięku przy opłucnej;
- potrzeba szybkiego monitorowania bez promieniowania — dzięki temu można powtarzać badania.
Kiedy warto wykonać zdjęcie klatki piersiowej:
- brak poprawy po 48–72 godzinach leczenia;
- narastająca duszność lub tachypnoe;
- podejrzenie zmian centralnych albo rozbieżność między objawami a obrazem ultrasonograficznym.
| Metoda | Siła | Gdy potrzebne |
|---|---|---|
| usg płuc | świetne przy zmianach podopłucnowych i wysięku | monitorowanie, szybka ocena bez promieniowania |
| RTG klatki piersiowej | dobre dla ognisk głębokich w miąższu | brak poprawy po 48–72 h, podejrzenie centralnego ogniska |
| Obie metody | komplementarne | wybór zależy od wpływu na decyzję o leczeniu |
Meta-analiza z 2024 roku pokazuje zbliżone parametry — czułość i swoistość obu metod są wysokie; praktycznie jednak usg płuc jest lepsze przy zmianach przy opłucnej.
Praktyczna zasada: zaczyna się od badania bez naświetlania, a zdjęcie wykonuje się, gdy wynik może zmienić decyzję terapeutyczną. RTG nie jest automatycznie złe — ma jasno określone wskazania.
Jak rozumieć wynik i co dalej: kontrola objawów, monitorowanie leczenia i kolejne kroki
Opis badania powinien być zrozumiały dla rodzica; wyjaśnia, czy widoczne zmiany wymagają interwencji. Informacja o ogniskach zapalnych, obecności płynu lub braku cech odmy zawsze musi być zestawiona z objawami dziecka.
Po wyniku zgodnym z infekcją lekarz omówi plan leczenia i termin kontroli. Często monitoruje się stan kliniczny przez 48–72 godziny i ocenia poprawę objawów przed zmianą terapii.
Badanie przydaje się w kontrolach — pozwala śledzić wchłanianie wysięku i porównywać obraz w czasie bez ekspozycji na promieniowanie. Dzięki temu można uniknąć rutynowych zdjęć, jeśli dziecko zdrowieje.
Obserwuj w domu: nasilenie duszności, gorączkę, nawodnienie, apetyt i aktywność. Notuj zmiany, by precyzyjnie opisać je przy kolejnej konsultacji.
| Sytuacja | Co robić | Kiedy szukać ponownej oceny |
|---|---|---|
| Poprawa objawów | Kontynuować leczenie i obserwację | Brak — kontrola według zaleceń lekarza |
| Brak poprawy po 48–72 h | Skontaktować się z lekarzem | Rozważyć dodatkowe badania, w tym zdjęcie |
| Utrzymujący się kaszel >6–8 tyg. | Ocena ponowna i ewentualne badania dodatkowe | Specjalistyczna diagnostyka |
Pamiętaj: wynik obrazowy to jeden element diagnozy. Decyzję podejmuje lekarz, łącząc obraz z przebiegiem choroby i badaniem dziecka.
Bezpieczeństwo i przeciwwskazania: co rodzice powinni wiedzieć przed badaniem
Zanim podejdziemy do badania, lekarz oceni, czy nie ma przeciwwskazań miejscowych lub ogólnych do jego wykonania.
Badanie jest bezbolesne i nie wykorzystuje promieniowania jonizującego. Dzięki temu można je powtarzać u małych pacjentów bez narażania na naświetlanie.
Typowe odczucia to chłód żelu i lekki nacisk głowicy. Nie dochodzi do naruszenia ciągłości skóry, nie stosuje się igieł ani sedacji.
Przeciwwskazania są rzadkie. Należą do nich otwarte rany lub infekcje skóry w miejscu przyłożenia głowicy.
W ciężkiej niewydolności oddechowej lub przy braku współpracy dziecka lekarz może wybrać inną metodę diagnostyczną zależnie od stanu pacjenta.
Powiedz przed badaniem o stanie skóry klatki piersiowej, nasileniu duszności, gorączce i wcześniejszych epizodach chorób układu oddechowego. To pomoże ustalić sens wykonania badania i poprawi komfort dziecka.
| Problem | Co zgłosić przed badaniem | Konsekwencja dla decyzji |
|---|---|---|
| Zmiany skórne | otwarta rana, wysięk, zaczerwienienie | odroczenie lub zmiana miejsca przyłożenia głowicy |
| Ciężka duszność | nasilenie objawów, trudności w oddychaniu | inny sposób diagnostyki, stabilizacja stanu przed badaniem |
| Silny płacz/brak współpracy | trudności z uspokojeniem dziecka | wydłużenie badania lub jego odroczenie |
Pamiętaj: badanie ma sens dopiero, gdy odpowiada na konkretne pytanie kliniczne — dodatkowymi zdjęciami uzupełnia się obraz tylko wtedy, gdy może to zmienić sposób leczenia.
Jak wybrać miejsce i specjalistę do USG płuc dziecka, żeby wynik realnie pomógł w leczeniu
Dobry wynik zaczyna się od wyboru odpowiedniego specjalisty i sprzętu przystosowanego do małych pacjentów.
Wybieraj placówki z doświadczeniem w usg płuc dziecka i aparatem do badań pediatrycznych. Sprawdź, czy badanie opisuje lekarz znający obraz u najmłodszych oraz czy można skonsultować wynik z prowadzącym.
Zadbaj o warunki: gabinet przyjazny dzieciom, możliwość badania na kolanach rodzica i spokojna komunikacja poprawiają komfort i jakość obrazu.
Przyjdź z wcześniejszymi wynikami, listą leków i krótką kroniką objawów. Dobry opis ułatwia decyzję o leczeniu — antybiotyk, obserwacja lub kontrola.
Uczciwe domknięcie: nawet najlepsze usg płuc nie zastąpi oceny klinicznej. Jeśli objawy narastają, skontaktuj się z lekarzem i rozważ dalszą diagnostykę, np. zdjęcie klatki piersiowej.

Autor tego bloga skupia się na zdrowiu w ujęciu praktycznym i codziennym. Upraszcza złożone tematy, porządkuje informacje i podsuwa wskazówki, które pomagają dbać o lepsze samopoczucie krok po kroku. Pisze o profilaktyce, nawykach, regeneracji i rozsądnych wyborach — bez straszenia, za to z naciskiem na równowagę i zdrowy rozsądek.
