Czy krótki skrót na wydruku może wywołać niepokój? Wielu pacjentów widzi na raporcie tajemnicze oznaczenia i od razu myśli o diagnozie. W praktyce takie etykiety często informują jedynie o obszarze badania.
ABD na wydruku zwykle to nazwa obszaru „abdomen” czyli brzucha, albo element protokołu pomiarowego. To rzadko konkretna wartość diagnostyczna sama w sobie.
W badaniach jamy brzusznej i w protokołach położniczych obok takiego skrótu pojawiają się tabele z pomiarami płodu, odniesienia do norm i zalecenia lekarza. Nie traktuj pojedynczego zapisu jako wyroku.
W tym artykule nauczymy czytać strukturę wyniku: rodzaj badania, obszar, tabela pomiarów oraz wnioski. Podpowiemy, jakie pytania zadać specjaliście, zamiast samodzielnie interpretować skróty.
Kluczowe wnioski
- Krótki skrót często oznacza obszar badania, nie diagnozę.
- Skróty mogą być angielskie, łacińskie lub polskie i różnią się między aparatami.
- W ciąży ważniejsze są konkretne pomiary, a nie sama etykieta pola.
- Sprawdź rodzaj badania i tabelę pomiarów, by zrozumieć wynik.
- Pytaj lekarza o kontekst zamiast samodzielnie interpretować skróty.
Co oznacza skrót ABD w opisie USG i dlaczego pojawia się na wydruku
Producenci oprogramowania do skanów dopisują automatycznie skróty, by oznaczyć pole widzenia aparatu. Najczęściej trój- lub czteroliterowe oznaczenie to po prostu etykieta obszaru, np. abdomen czyli okolice brzucha.
W praktyce trzeba rozróżnić dwa typy zapisów: nazwę obszaru i konkretny pomiar liczbowy w tabeli. Skrót może więc wskazywać tylko pole badaniu, a innym razem obok niego pojawi się wartość, która jest rzeczywistym wynikiem.
Spotyka się warianty jak AB/abdomen. Z kolei AC oznacza zwykle obwód brzucha płodu i jest oddzielnym parametrem. To pokazuje, że kontekst i lista oznaczenia na raporcie są kluczowe.
- Praktyczna wskazówka: jeśli skrót nie ma przy sobie liczby, najpewniej to nazwa obszaru, nie wynik.
- Rodzaj dostępu (przez powłoki czy przezpochwowo) i wybrany protokół wpływają na zestaw skrótów na wydruku.
- Pamiętaj: samo oznaczenie rzadko mówi o rozpoznaniu — liczą się opis i wnioski lekarza.
Gdzie na wyniku możesz zobaczyć „ABD” i w jakich typach badań występuje
Skrót najczęściej trafia do nagłówka, sekcji „region” lub tabeli z ocenianymi strukturami.
Na wydruku znajdziesz go w nagłówku jako nazwę obszaru badania. Czasem pojawia się też w tabeli narządów lub w automatycznym bloku protokołu aparatu.
Spotyka się to w klasycznych badaniach jamy brzucha oraz w raportach położniczych. W raportach z badania położniczego etykieta bywa tylko częścią większego zestawu parametrów.
Formaty wyników różnią się. Niektóre wydruki zawierają jedynie wartości surowe. Inne dodają percentyle lub krótki komentarz lekarza.
Brak skrótu w tabeli nie zawsze oznacza brak oceny. Część opisów leży w polu tekstowym, a nie w liście skrótów.
- Sprawdź, czy wpis ma wartość, jednostkę i percentyl.
- Jeśli jest tylko etykieta, to zwykle nazwa obszaru.
- W razie wątpliwości zapytaj specjalistę.
Przykłowe pytanie do lekarza: „Czy to nazwa obszaru, czy parametr w tabeli?”
| Lokalizacja na wydruku | Typ badania | Co oznacza |
|---|---|---|
| Nagłówek | badania usg jamy brzusznej | Nazwa obszaru skanowania |
| Tabela narządów | położnicze / OB | Może być parametr lub etykieta |
| Blok protokołu | automatyczne raporty | Ustawienia aparatu i format wyjścia |
ABD USG w ciąży a pomiar AC (abdominal circumference) — obwód brzucha płodu
W praktyce często myli się etykietę obszaru z konkretnym obwodem brzucha płodu. AC (abdominal circumference) to standardowy pomiar obwodu brzucha płodu, podawany w mm lub cm.
Na wydruku prawidłowy zapis AC zawiera wartość, jednostkę i często percentyl dopasowany do wieku ciąży. Taki wymiar trafia do algorytmów szacowania masy płodu (EFW), najczęściej metodą Hadlocka.
Dlaczego to ważne? AC odzwierciedla rozwój trzewi i tkanki podskórnej. Jest jednym z głównych parametrów w II i III trymestrze.
Pomiar musi być wykonany w ustalonym przekroju. Zły kąt, ruch płodu lub nierówny przekrój zmienia wynik i może wprowadzić niepotrzebny stres.
- Pojedynczy pomiar nie stawia diagnozy. Lekarz ocenia trend między badaniami i cały zestaw pomiarów.
- Gdy lekarz monitoruje wzrastanie, pytaj o normy dla konkretnego tygodnia ciąży i percentyl.
| Co pokazuje AC | Jednostka | Znaczenie kliniczne |
|---|---|---|
| Obwód brzucha płodu | mm / cm | Składnik EFW, ocena wzrostu |
| Percentyl dla wieku ciążowego | % | Porównanie do norm |
| Trend pomiarów | seria pomiarów | Monitoring wzrastania, decyzje kliniczne |
Inne pomiary obok „ABD”: główka płodu i długość kości (BPD, HC, FL, HL)
BPD to wymiar dwuciemieniowy — czyli diameter opisujący szerokość głowy. HC to obwód główki, czyli circumference, który często lepiej oddaje kształt głowy płodu niż sam diameter.
FL i HL to długość kości długich: odpowiednio kości udowej i ramiennej. Te pomiary porównuje się do norm dla wieku ciąży i wpisuje się do percentyli.
W praktyce w II i III trymestrze lekarz zestawia liczby dotyczące głowy, brzucha i kości. Ocena bierze pod uwagę proporcje i tempo wzrostu, a nie jedną odchylną wartość.
Przygotuj się do rozmowy: zapisz BPD, HC, FL, HL oraz ich percentyle. Zapytaj, czy wszystkie pomiary są spójne z wiekiem ciąży i czy obserwuje się trend.
| Skrót | Co mierzy | Znaczenie kliniczne |
|---|---|---|
| BPD | diameter — szerokość głowy | Ocena wymiaru liniowego głowy |
| HC | circumference — obwód głowy | Lepszy wskaźnik kształtu i objętości głowy |
| FL | długość kości udowej | Monitorowanie wzrostu kości długich |
| HL | długość kości ramiennej | Uzupełnia ocenę długości kości długich |
Skróty związane z sercem płodu na wydruku USG: FHR, 4ChV, 3VV i Doppler
FHR to prosty, liczbowy pomiar tętna płodu podany w uderzeniach na minutę (bpm). Jeśli na wydruku zobaczysz FHR jako pojedynczą liczbę, sprawdź, czy jest dopisany komentarz o rytmie.
4ChV i 3VV oznaczają uzyskane przekroje obrazu: widok czterech jam serca oraz trzy naczynia. Same skróty wskazują na checklistę badania, a nie automatyczne rozpoznanie wady.
Doppler włącza się, gdy trzeba ocenić przepływy krwi — np. w naczyniach pępowinowych, łożyskowych lub po stronie macicy. To ocena funkcji krążenia, nie tylko wymiarów.
| Skrót | Co mierzy / pokazuje | Znaczenie |
|---|---|---|
| FHR | tętno (bpm) | podstawowy pomiar rytmu dziecka |
| 4ChV | widok 4 jam serca | ocena anatomii i symetrii |
| 3VV | widok 3 naczyń | sprawdzenie układu dużych pni naczyniowych |
| Doppler | przepływy krwi | ocena krążenia płodowego i łożyskowego |
Protokoły czasem dopisują dodatkowe skróty (np. TR, DV). Ich obecność zwykle wynika ze standardów aparatu lub wskazań, a nie z „automatycznej” diagnozy.
- Czy rytm serca dziecka jest adekwatny do wieku?
- Czy widoki 4ChV i 3VV były kompletne?
- Czy potrzebna jest kontrola Doppler lub dodatkowa ocena?
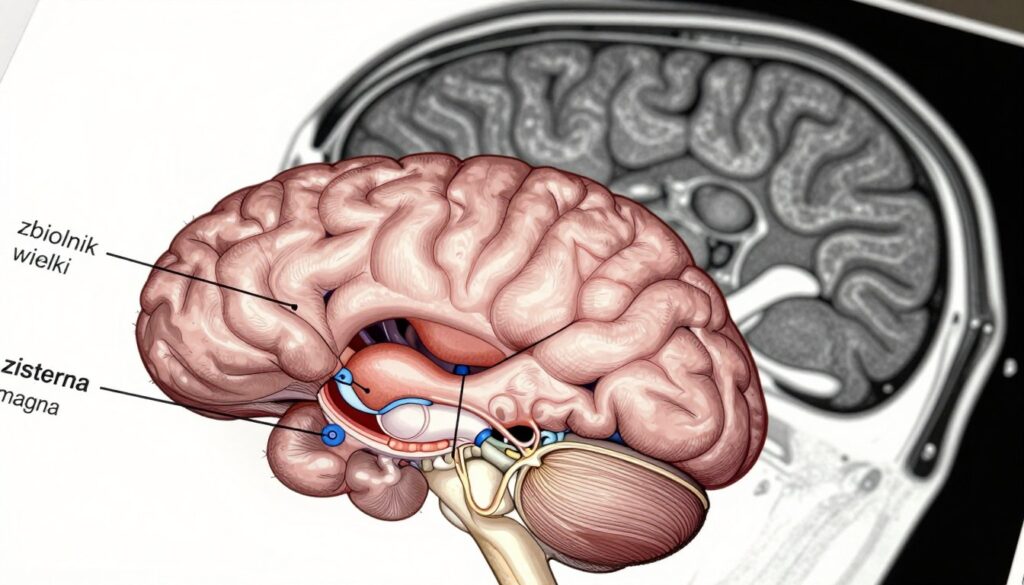
OUN i „CM” na wyniku: zbiornik wielki (cisterna magna), móżdżek i komory
Cisterna magna (CM) to przestrzeń płynowa za móżdżkiem widoczna na standardowym przekroju. Jej pomiar pomaga ocenić tylny dół czaszki płodu.
W protokołach prenatalnych zbiornik wielki zwykle uznaje się za prawidłowy, gdy jest mniejszy niż 10 mm. Wynik zależy jednak od techniki i wieku ciąży, więc interpretacja wymaga kontekstu.
Na raporcie obok CM mogą pojawić się skróty móżdżku: TCD, CER lub Cereb oraz komory boczne: LV, V lub Vp. Te pomiary razem tworzą pełną ocenę OUN i pomagają wykryć nieprawidłowości.
Sprawdź, czy przy liczbie jest opis typu „widoczne, bez zmian” lub informacja o przekroju pomiarowym. Pojedynczy zapis w wyniku nie stanowi rozpoznania — liczy się cała ocena lekarza.
Mini-checklista do rozmowy z lekarzem:
- Czy pomiar był wykonany w standardowym przekroju?
- Czy CM mieści się w normie dla wieku ciąży?
- Czy planowana jest kontrola pomiarów w kolejnych badaniach?
| Parametr | Typowy zakres / uwaga | Znaczenie kliniczne |
|---|---|---|
| CM (cisterna magna) | <10 mm (zależne od techniki) | Ocena tylnego dołu czaszki |
| TCD / CER / Cereb | pomiar móżdżku | kontrola rozwoju móżdżku |
| LV / V / Vp | ocena komór bocznych | monitoring płynów mózgowych |
Normy, przeliczenia wieku i dopiski na wydruku: GA, AUA, EDD, OOR
Aparat może zaproponować termin porodu i wiek ciążowy, bazując na zbiorze pomiarów wykonanych podczas badania.
GA to wiek ciążowy liczony od daty ostatniej miesiączki. AUA to wiek wyliczony na podstawie biometrii dziecka.
Wydruk często pokazuje obie wartości obok siebie. Lekarz wybiera, który wiek uznać za wiodący przy ustalaniu terminu porodu.
EDD (termin porodu) może pochodzić z OM/ostatniej miesiączki lub z AUA. W I trymestrze CRL daje najpewniejsze datowanie. W II i III trymestrze pojedyncze pomiary rzadko zmieniają termin.
„OOR — out of range oznacza, że wynik wyszedł poza zakres tabel aparatu i wymaga weryfikacji, a nie automatycznie patologii.”
Na wydruku dopiski i normy pomagają interpretować masę i wielkość dziecka. OOR zwykle dotyczy wartości bliskich terminu i wymaga powtórzenia lub oceny trendu.
- Notuj: GA + dni, AUA + dni, EDD / termin porodu.
- Dodaj kluczowe pomiary i ocenę, czy trend jest spójny.
| Oznaczenie | Źródło | Znaczenie |
|---|---|---|
| GA | ostatnia miesiączka | wiek ciążowy stosowany klinicznie |
| AUA | biometria | wiek wyliczony z pomiarów |
| EDD | OM lub AUA | przewidywany termin porodu |
| OOR | tabele urządzenia | wartość poza zakresem — sprawdź trend |
Jak spokojnie odczytywać skróty typu ABD/AC i wykorzystać wynik w rozmowie z lekarzem
Przeglądaj wynik systematycznie: najpierw typ badania, potem obszar, tabela pomiarów i opis.
Rozróżniaj etykiety od wartości: etykieta zwykle nie ma jednostki; pomiar ma liczbę, jednostkę i percentyl.
Przygotuj 2–5 skrótów do omówienia z lekarzem: np. obwód brzucha (AC), wymiar główki, długość kości. Zabierz poprzednie wyniki — trend jest ważniejszy niż pojedynczy wymiar.
Jeśli coś budzi niepokój, zapytaj lekarza o kontekst dla trymestrze, ocenę macicy i ogólną spójność pomiarów. Poproś o krótkie wyjaśnienie: „co to znaczy i co z tego wynika”.
Podsumowanie: skróty to narzędzie dokumentacji. Decyzje podejmuje lekarz na podstawie całości obrazu i planu dalszej opieki.

Autor tego bloga skupia się na zdrowiu w ujęciu praktycznym i codziennym. Upraszcza złożone tematy, porządkuje informacje i podsuwa wskazówki, które pomagają dbać o lepsze samopoczucie krok po kroku. Pisze o profilaktyce, nawykach, regeneracji i rozsądnych wyborach — bez straszenia, za to z naciskiem na równowagę i zdrowy rozsądek.