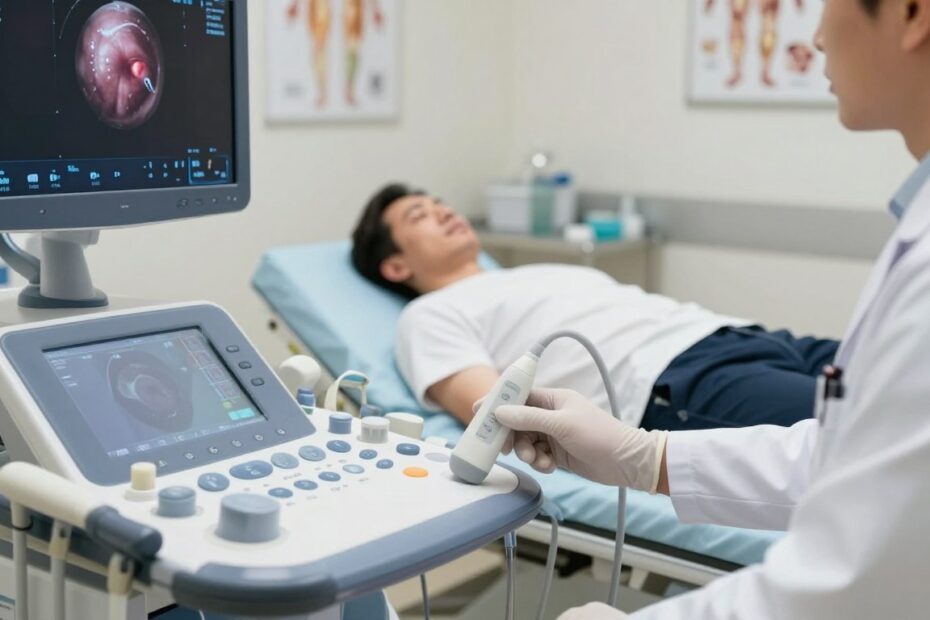
Czy badanie przezodbytnicze naprawdę daje precyzyjny obraz stanu gruczołu krokowego, czy to mit?
Odpowiedź może zaskoczyć. Ten tekst wyjaśnia, czym jest USG transrektalne prostaty i dlaczego lekarz zleca takie badanie przy podejrzeniu chorób gruczołu krokowego.
Wyjaśnimy, jakie objawy i wskazania skłaniają do diagnostyki, oraz jak przebiega przygotowanie pacjenta przed wizytą.
Opiszemy krok po kroku sam przebieg badania w gabinecie i rozmowę z lekarzem po jego zakończeniu. Podkreślimy, że badanie jest zwykle bezbolesne, choć może powodować dyskomfort.
Poradnik ma charakter informacyjny i pomoże przygotować się do wizyty, ale interpretacja wyników zawsze należy do specjalisty. W kolejnych częściach omówimy też przeciwwskazania, biopsję pod kontrolą obrazu oraz bezpieczeństwo po zabiegu.
Kluczowe wnioski
- Badanie przezodbytnicze daje dokładną ocenę wielkości i struktury gruczołu.
- Typowe wskazania to nieprawidłowe objawy i podejrzenie zmian patologicznych.
- Przygotowanie pacjenta jest proste, a sam zabieg zwykle bezbolesny.
- Wyniki omawia z pacjentem wykwalifikowany lekarz.
- Poradnik informuje, ale ostateczną interpretację pozostawia specjaliście.
Czym jest USG transrektalne i co ocenia urolog
Jest usg transrektalne to badanie polegające na wprowadzeniu sondy ultradźwiękowej do odbytnicy. Taki dostęp pozwala uzyskać wyraźniejsze obrazy gruczołu krokowego niż badanie przez powłoki brzuszne.
W praktyce urolog ocenia wielkość, kształt i objętość narządu. Sprawdza też strukturę wewnętrzną, symetrię oraz granice, a także widoczność zmian ogniskowych.
Badanie ukazuje nie tylko sam gruczoł, lecz także sąsiadujące elementy miednicy mniejszej. To pomaga w różnicowaniu dolegliwości i kierowaniu dalszej diagnostyki.
Technika opiera się na odbiciu fal ultradźwiękowych, dlatego jest usg bezpieczne i nieinwazyjne. Wynik obrazowy to jedna część oceny — decyzję podejmuje lekarz w kontekście wywiadu, badania per rectum i badań laboratoryjnych.
Kiedy lekarz kieruje na badanie prostaty przezodbytniczo
Gdy wyniki wcześniejszych testów są niejednoznaczne, kieruje się na badanie przezodbytnicze. Najczęstsze wskazania to podwyższone PSA oraz nieprawidłowy wynik badania per rectum.
Badaniem wykonuje się także przy nieprawidłowym obrazie z badania przez powłoki brzuszne. W praktyce urolog szuka źródła rozbieżności, by lepiej zaplanować dalsze kroki diagnostyczne.
Objawy, które często skłaniają do skierowania, to częste oddawanie moczu, nykturia, naglące parcie, ból przy mikcji, trudności z rozpoczęciem oddawania oraz uczucie zalegania. Nie zawsze oznaczają nowotwór, ale wymagają wyjaśnienia.
Nieprawidłowy wynik badania per rectum, np. zgrubienie, zwykle prowadzi do rozszerzenia diagnostyki. Przed skierowaniem warto przekazać lekarzowi czas trwania objawów, listę leków, wcześniejsze wyniki i choroby współistniejące.
- Dla pacjentów i mężczyzn: jasne informacje ułatwiają decyzję o wykonania badania i przyspieszają diagnostykę.
USG transrektalne prostaty jako element profilaktyki i diagnostyki rozszerzonej
W profilaktyce i diagnostyce rozszerzonej obrazowanie przezodbytnicze daje przydatne informacje o stanie miednicy.
Rola w profilaktyce: u mężczyzn z obciążeniem rodzinnym badanie może być elementem wczesnego monitoringu. Wcześniejsze wykrycie zmian poprawia szanse terapii i wybór optymalnego leczenia.
Diagnostyka rozszerzona: badanie pomaga ocenić nie tylko gruczoł, ale też struktury miednicy mniejszej. To przydatne, gdy przyczyny dolegliwości są niejasne i wymaga się szerszej oceny.
Badanie bywa wykorzystywane przy ocenie pęcherzyków nasiennych i nasieniowodów, zwłaszcza w diagnostyce zaburzeń płodności.
Może być też wsparciem przy planowaniu zabiegów ukierunkowanych na zmiany w prostacie, takich jak brachyterapia czy krioterapia. Zakres kontroli ustala lekarz indywidualnie, biorąc pod uwagę ryzyko i objawy pacjenta.
| Cel | Zastosowanie | Co zabrać na konsultację |
|---|---|---|
| Profilaktyka | Monitoring u osób z obciążeniem rodzinnym | Historia choroby, poprzednie wyniki PSA |
| Diagnostyka rozszerzona | Ocena miednicy i struktur sąsiednich | Opis objawów, leki, wcześniejsze obrazowania |
| Płodność | Ocena pęcherzyków nasiennych i nasieniowodów | Badania nasienia, konsultacja urologa |
Przeciwwskazania i sytuacje, w których badanie może nie być możliwe
Nie zawsze technika przezodbytnicza jest możliwa — czasem przeszkadzają zmiany anatomiczne lub ostre stany zapalne.
Kluczowe przeciwwskazania obejmują perforację odbytu lub odbytnicy oraz znaczne zwężenie kanału odbytu. W takich przypadkach wykonanie badania może być niebezpieczne.

Lekarz przed badaniem ocenia też bieżący stan okolicy odbytu. Silny ból, aktywny stan zapalny czy krwawienie to sygnały do odroczenia lub wyboru innej metody diagnostycznej.
- Zgłoś niedawne zabiegi proktologiczne i nasilone dolegliwości.
- Opowiedz o przewlekłych problemach z odbytnicą i leku, który przyjmujesz.
- W razie wątpliwości lekarz zaproponuje alternatywne badania obrazowe lub odroczy termin.
Ważne: przeciwwskazania dotyczą niewielkiej części pacjentów. Większość osób może bezpiecznie przejść badanie po ocenie lekarza.
Jak przygotować się do badania USG transrektalnego
Przygotować się badania warto z wyprzedzeniem. Dobre przygotowanie poprawia komfort pacjenta i jakość obrazów.
24 godziny przed unikaj produktów wzdymających: strączków, surowych warzyw i owoców, ciemnego pieczywa oraz napojów gazowanych.
2–3 godziny przed badaniem wstrzymaj się od jedzenia. To ułatwia wykonania usg transrektalnego i zmniejsza dyskomfort.
Pęcherz nie musi być pełny — zwykle warto go opróżnić przed wejściem do gabinetu. Jelita nie wymagają oczyszczania, chyba że planowana jest biopsja.
„Dokumentacja, taka jak wynik PSA i wcześniejsze opisy obrazowe, pomaga lekarzowi w interpretacji wyników.”
- Zabierz wynik PSA, opisy poprzednich badań i listę leków.
- Ubierz się wygodnie — łatwe do zdjęcia dolne części garderoby.
- Zapytaj placówkę o wymagania przed badaniem usg transrektalnego, gdy termin przypada rano.
| Zalecenie | Co zrobić | Dlaczego to ważne |
|---|---|---|
| Dieta 24 h | Unikać potraw wzdymających | Gazy zaburzają obraz i komfort |
| Post przed badaniem | 2–3 godziny bez posiłku | Ułatwia wykonanie i ocenę |
| Dokumentacja | Wynik PSA, wcześniejsze opisy | Porównanie trendów i plan |
Jak wygląda badanie w gabinecie krok po kroku
W gabinecie badanie rozpoczyna się od krótkiego wywiadu i sprawdzenia dokumentacji. Lekarz pyta o objawy, dotychczasowe wyniki i przyjmowane leki.
Pacjent układa się zwykle na lewym boku z nogami zgiętymi. W zależności od praktyki możliwe są też inne pozycje.
Na głowicę zakłada się osłonkę higieniczną i nakłada żel. Sonda jest delikatnie wprowadzana do odbytnicy, po czym wykonuje się przesunięcia, by uzyskać przekroje i pomiary.
Badanie wykonuje się zazwyczaj w 15–30 minut. Czas zależy od potrzeby dokładnych czynności, pomiarów i dokumentacji zdjęciowej.
Po zakończeniu pacjent się ubiera, a lekarz omawia obraz i wstępne wnioski. Warto zapytać o objętość gruczołu, cechy zmian i zalecenia dalsze.
„Zadawaj pytania o kolejne kroki — to usprawni dalszą diagnostykę.”
- Poproś o wyjaśnienie wyników i ewentualne zalecenia.
- Zapytaj, czy potrzebne są dodatkowe badania obrazowe lub biopsja.
Czy USG transrektalne boli i jakie odczucia są normalne
Procedura jest badaniem krótkim i u większości osób nie wywołuje ostrego bólu.
Pacjent może odczuwać chwilowy nacisk przy wprowadzeniu sondy i lekkie wypełnienie w odbycie. To zwykły dyskomfort, a nie ból o charakterze ostrym.
Typowe doznania to:
- krótkotrwałe uczucie pełności;
- delikatny nacisk przy manewrach sondą;
- potrzeba rozluźnienia mięśni dna miednicy.
Aby zmniejszyć napięcie, warto oddychać rytmicznie, informować lekarza o napięciu i prosić o wolniejsze tempo. Pacjent może także poprosić o przerwę w razie potrzeby.
Gdy pojawi się silny ból, nasilone krwawienie lub zawroty głowy, badanie należy przerwać i skonsultować to z personelem. To sygnał, że odczucia nie są normalne.
Brak znieczulenia jest standardem. Znieczulenie miejscowe rozważa się zwykle przy zabiegach inwazyjnych, np. biopsji. Badanie trwa krótko, a personel dba o intymność i dyskrecję.
„Jeśli odczuwasz niepokojące dolegliwości, zgłoś je natychmiast — to poprawi bezpieczeństwo badania.”
USG transrektalne a biopsja prostaty pod kontrolą USG
Gdy w obrazie pojawiają się ogniskowe zmiany, samo badanie może nie być wystarczające. W takim przypadku lekarz często zaleca pobranie wycinka tkanki do badania histopatologicznego.
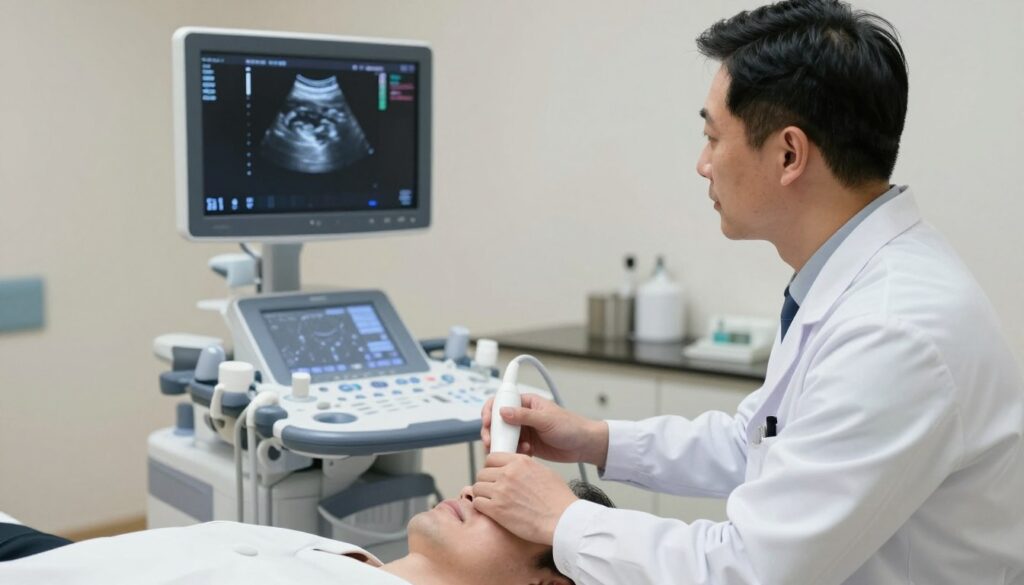
Biopsja polega na precyzyjnym zlokalizowaniu podejrzanego obszaru i pobraniu kilku fragmentów tkanek. Materiał trafia do laboratorium, gdzie ocenia się go mikroskopowo.
Procedura zwykle odbywa się w znieczuleniu miejscowym, co zmniejsza ból i dyskomfort. Przy biopsji częściej zaleca się oczyszczenie jelita przed zabiegiem, np. wlewką, aby poprawić widoczność i bezpieczeństwo.
Decyzję o wykonaniu biopsji podejmuje lekarz na podstawie całości danych: wyniki PSA, badanie per rectum, obraz i historia choroby.
„Potwierdzenie histopatologiczne jest kluczowe w przypadku zmian ogniskowych, by ustalić dalsze postępowanie.”
| Element | Dlaczego ma znaczenie | Co wpływa na decyzję |
|---|---|---|
| Pobranie tkanek | Potwierdza lub wyklucza zmiany nowotworowe | Wygląd zmian, wysokość PSA, wywiad |
| Znieczulenie miejscowe | Zmniejsza ból i poprawia komfort | Zakres procedury, tolerancja pacjenta |
| Przygotowanie jelita | Zwiększa widoczność i bezpieczeństwo | Zalecenie lekarza, plan biopsji |
Wyniki USG transrektalnego prostaty i ich interpretacja
Opis badania zawiera konkretne dane, które lekarz łączy z innymi wynikami, aby postawić rzetelną diagnozę.
W protokole zwykle znajdują się pomiary i objętość gruczołu, cechy echostruktury oraz opis ewentualnych ogniskowych zmian. Taki zapis pomaga w porównaniu z wcześniejszymi wynikami i w planowaniu dalszych badań.
- Co zawiera opis: wymiary, objętość, echogeniczność, lokalizacja zmian.
- Jak czytać wynik: część to surowe obserwacje, a część to wnioski lekarza i rekomendacje.
- Znaczenie kontekstu: interpretacja wymaga korelacji z PSA, badaniem per rectum i innymi badaniami.
Nie każdy nieprawidłowy wynik oznacza nowotwór. Czasem to sygnał do obserwacji, powtórzenia badań lub skierowania na biopsję.
Przy omawianiu poproś o jasne wskazówki: czy konieczna jest kontrola, biopsja, leczenie czy dodatkowe badania obrazowe. Archiwizuj wyników i porównuj je w czasie — trend często bywa ważniejszy niż pojedynczy pomiar.
„Jeśli coś jest niejasne, poproś lekarza o wyjaśnienie zapisu i możliwe scenariusze dalszego postępowania.”
Postępowanie po badaniu i bezpieczeństwo pacjenta
Po badaniu większość pacjentów wraca do codziennych czynności od razu. Jest badaniem krótkim i zwykle nie wymaga rekonwalescencji.
Ryzyko powikłań po samym obrazowaniu jest minimalne. Personel stosuje jednorazowe osłonki i żel, co zwiększa higienę i dyskrecję.
Dalsze postępowanie zależy od wyniku: czasami wystarczy obserwacja i kontrola za kilka miesięcy. W innym przypadku lekarz zaleci terapię lub rozszerzenie diagnostyki.
Należy pilnie skontaktować się z lekarzem w rzadkich sytuacjach, gdy pojawią się narastający ból, gorączka lub istotne krwawienie. W takim przypadku szybka reakcja poprawia bezpieczeństwo.
Ważne: różnica między obrazowaniem a procedurami inwazyjnymi jest duża. Po biopsji zalecenia bywają bardziej rozbudowane i obejmują obserwację oraz ograniczenia aktywności.
Dbając o komfort pacjenta, personel zapewnia prywatność i szczegółowe wyjaśnienia wyników. Jeśli pacjent ma pytania, warto je zadać od razu po badaniu.
„Zgłoś niepokojące objawy natychmiast — lepsze bezpieczeństwo pacjentów to priorytet.”
Koszt badania i dostępność w Polsce
Orientacyjne ceny badania w prywatnych placówkach w Polsce zwykle mieszczą się w przedziale 150–200 zł. Cena zależy od miasta, renomy ośrodka oraz zakresu opisu i konsultacji.
W systemie publicznym badania mogą być dostępne bezpłatnie ze skierowaniem od lekarza specjalisty. Terminy i dostępność różnią się w zależności od regionu i obciążenia placówek.
Co sprawdzić przed umówieniem:
- Czy w cenie jest szczegółowy opis i omówienie wyniku z lekarzem.
- Czy placówka oferuje wykonania biopsji pod kontrolą obrazowania, gdyby była potrzebna.
- Jak długo trwa wizyta i jaka dokumentacja (wynik PSA, wcześniejsze badania) jest wymagana.
Zapytaj lekarza kierującego, czy badanie jest pilne, czy można je zaplanować rutynowo. Jeśli terminy są długie, rozważ inne placówki w regionie, ale decyzję diagnostyczną omów z prowadzącym.
„Sprawdź zakres usługi i sposób przekazania wyniku — to wpływa na wartość badania.”
Spokojne podejście do badania i przygotowanie psychiczne pacjenta
Strach przed badaniem często jest większy niż rzeczywiste doznania; kilka prostych kroków pomaga uspokoić pacjent.
Przed wejściem warto powiedzieć w rejestracji o obawach i poprosić lekarza o powolne tempo. Pacjent może sygnalizować napięcie w trakcie, by personel dostosował tempo.
Sonda wchodzi tylko na kilka centymetrów, więc ból zwykle ogranicza się do krótkotrwałego ucisku. Proste techniki — spokojny oddech i rozluźnienie mięśni — poprawiają komfort.
Zapewnij o prywatności: stosowane są osłonki i żel, a ekspozycja ciała jest minimalna. Regularna diagnostyka zwiększa szanse wykrycia zmian takich jak łagodny przerost czy zapalenie, co pomaga w dalszym postępowaniu.
Po badaniu zabierz opis i omów wynik z lekarzem, by zaplanować kontrolę lub kolejne kroki.

Autor tego bloga skupia się na zdrowiu w ujęciu praktycznym i codziennym. Upraszcza złożone tematy, porządkuje informacje i podsuwa wskazówki, które pomagają dbać o lepsze samopoczucie krok po kroku. Pisze o profilaktyce, nawykach, regeneracji i rozsądnych wyborach — bez straszenia, za to z naciskiem na równowagę i zdrowy rozsądek.