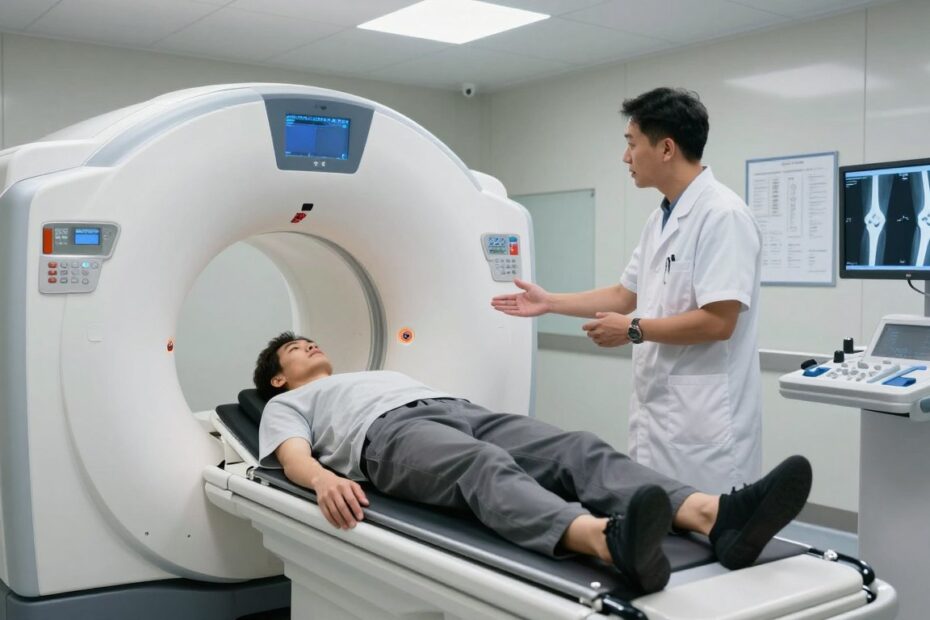
Czy zastanawiałeś się, czego naprawdę możesz oczekiwać podczas badania MRI stawu? To pytanie często budzi niepokój, dlatego wyjaśnimy krok po kroku przebieg i najważniejsze aspekty.
MRI kolana jest nieinwazyjne, bezbolesne i bezpieczne. Pacjent leży na stole, a badana kończyna trafia do cewki w polu aparatu. Personel może ustawić stabilizację, by zminimalizować ruchy.
W trakcie usłyszysz głośne, rytmiczne stukanie urządzenia. Dlatego zwykle otrzymasz zatyczki do uszu i możliwość komunikacji przez mikrofon. To proste sposoby na większy komfort.
Czas trwania zależy od protokołu i celu diagnostycznego. Najczęściej badanie zajmuje 15–45 minut, choć w niektórych placówkach przedział może wynosić 20–60 minut.
W tej części określimy kolejne kroki: od wejścia do pracowni po odbiór wyników. Podpowiemy, co warto zabrać, co zostawić i dlaczego bezruch jest kluczowy dla jakości obrazów.
Najważniejsze w skrócie
- Badanie jest bezpieczne: nieinwazyjne i bezbolesne.
- Pacjent leży na stole, noga umieszczana jest w cewce.
- Słyszalne są głośne dźwięki — stosuje się zatyczki do uszu.
- Czas: zwykle 15–45 minut; czasem 20–60 minut.
- Stabilizacja kończyny zmniejsza artefakty i poprawia jakość obrazów.
- Przygotuj dokumenty i usuń metalowe przedmioty przed wejściem.
Rezonans magnetyczny kolana – co to za badanie i dlaczego jest tak dokładne
Rezonans magnetyczny wykorzystuje silne pole magnetyczne i fale radiowe, by uzyskać szczegółowe obrazy elementów stawu. To badanie nie stosuje promieniowania jonizującego, dlatego jest bezpieczne dla większości pacjentów.
MRI najlepiej obrazuje tkanki miękkie — więzadła, łąkotki, chrząstkę i błonę maziową. Elementy te bywają niewidoczne w USG lub RTG, a w tomografii komputerowej gorsze jest rozróżnienie struktur miękkich.
Kolano to złożony staw. W jego skład wchodzą kości, rzepka, torebka stawowa, maź oraz liczne więzadła i łąkotki. Dzięki temu rezonans magnetyczny kolana precyzyjnie wskazuje źródło bólu i ograniczenia ruchu.
Dokładność zależy od jakości aparatu, dobranego protokołu i doświadczenia radiologa opisującego badanie. Współpraca pacjenta i brak ruchu są kluczowe dla uzyskania czytelnych obrazów.
| Metoda | Co pokazuje najlepiej | Kiedy stosować |
|---|---|---|
| Rezonans magnetyczny | Tkanek miękkich i głębokich struktur stawu | Ocena więzadeł, łąkotek, chrząstki |
| RTG | Zmiany kostne i ustawienie stawu | Podejrzenie złamań, zwyrodnień |
| Tomografia komputerowa | Szczegóły kostne i złożone złamania | Planowanie zabiegów operacyjnych |
| USG | Powierzchowne struktury miękkie | Szybkie badanie w gabinecie |
Kiedy lekarz kieruje na rezonans magnetyczny stawu kolanowego
Wskazaniem do badania bywa nagły uraz lub nawracający obrzęk w obrębie kolana. Lekarz zleci rezonans magnetyczny stawu także przy przewlekłym ból, ograniczeniu ruchomości lub gdy dochodzi do blokady i uczucia przeskakiwania.
Objawy takie jak niestabilność, uczucie „uciekania” stawu czy ból po skręceniu sugerują uszkodzenie łąkotki, więzadeł lub chrząstki. Wtedy dokładne badanie obrazowe pomaga ustalić przyczynę i plan leczenia.
„MRI jest metodą z wyboru przed rekonstrukcją więzadeł oraz gdy RTG, USG lub CT nie wyjaśniają dolegliwości.”
- Wskazania: uraz, nawracający obrzęk, ograniczenie ruchu, blokada, niestabilność, przewlekły ból.
- Badanie przydaje się przed i po zabiegach rekonstrukcyjnych — pomaga chirurgowi zaplanować postępowanie i ocenić wyniki leczenia.
- Przed badaniem zgłoś ciążę, implanty lub klaustrofobię — to wpływa na wybór ścieżki diagnostycznej i bezpieczeństwo pacjenta.
- Skierowanie zwykle wymagane przy badaniu na NFZ; ułatwia też pracę radiologa przy badaniu prywatnym.
| Wskazanie | Co może pokazać MRI | Kiedy pilne |
|---|---|---|
| Uraz sportowy | Uszkodzenia więzadeł i łąkotek | Tak, planowanie operacji |
| Nawracający obrzęk | Zmiany zapalne, uszkodzenia chrząstki | Tak, jeśli utrzymuje się po leczeniu |
| Niestabilność/ blokada | Przestawienia, fragmenty wolne w stawie | Wysoki priorytet |
Co można wykryć w MRI kolana: więzadła, łąkotki, chrząstki i kości
MRI pozwala szczegółowo ocenić różne typy uszkodzeń w obrębie stawu, od więzadeł po chrząstkę. Badanie uwidacznia więzadła krzyżowe i poboczne, uszkodzenia łąkotek oraz zmiany w chrząstce stawowej. Pozwala też ocenić tkanki okołostawowe i błonę maziową.
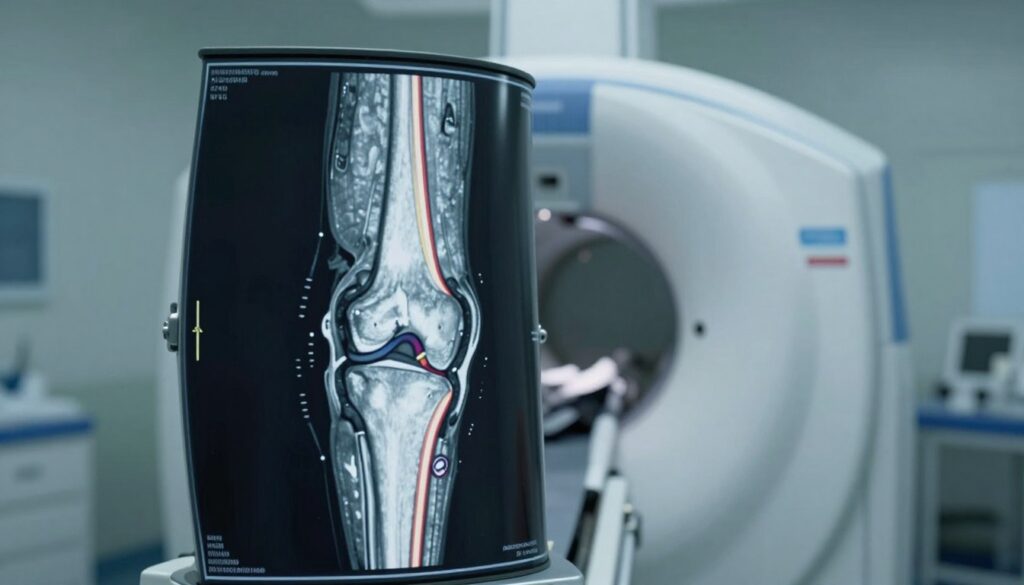
Rezonansu magnetycznego kolana wykrywa świeże i przewlekłe urazy: naciągnięcia, naderwania i całkowite zerwania więzadeł. Dzięki temu radiolog ocenia, czy zmiana jest świeża, co ma znaczenie przy planowaniu leczenia.
MRI pokazuje spektrum uszkodzeń chrząstki — od drobnych ubytków po bardziej rozległe defekty. W niektórych protokołach widoczny jest tzw. chrząstkogram, który uwidacznia niewielkie nieprawidłowości.
Choć technika najlepiej obrazuje tkanki miękkie, można zobaczyć też zmiany w kościach: obrzęk szpiku, złamania kostno-chrzęstne i przeciążeniowe. Badanie wykrywa też wysięk, krwawienie, torbiele, guzy, zwapnienia oraz cechy chorób zwyrodnieniowych i zapalnych.
- Najczęstsze przyczyny bólu i blokowania stawu: uszkodzenie łąkotki, urazy więzadeł, wysięk lub zmiany zwyrodnieniowe.
- Dokładność opisu zależy od jakości obrazów i doświadczenia radiologa.
Jak wygląda rezonans kolana krok po kroku w pracowni MR
Przed badaniem pacjent wypełnia krótką ankietę o stanie zdrowia i przeciwwskazaniach. Personel pyta o implanty, klaustrofobię i możliwość ciąży. To moment na wyjaśnienie celu badania.
Tuż przed wejściem do pracowni trzeba zostawić wszystkie metalowe przedmioty i elektronikę. Czasem wymagane jest przebranie na strój medyczny. Następnie pacjent kładzie się na ruchomym stole.
Na staw zakłada się specjalną cewkę — kluczowy element dla ostrości obrazu. Cewka skupia sygnał magnetyczny i redukuje szumy, co poprawia wykrywalność drobnych uszkodzeń.
Stół wsuwa się do aparatu; w badaniu kolana często stosuje się pole zewnętrzne, więc głównie kończyna znajduje się w środku. W trakcie wykonuje się serię sekwencji obrazowych. Każda trwa kilkanaście do kilkudziesięciu sekund i wymaga bezruchu.
Pacjent ma stały kontakt z personelem przez mikrofon i przycisk alarmowy. Jeśli pojawi się ból lub niepokój, należy zgłosić to od razu. Dzięki temu badanie można przerwać i dostosować procedurę.
- Rejestracja i ankieta bezpieczeństwa — pierwsze kroki.
- Przygotowanie — zostawienie metalu i ewentualne przebranie.
- Założenie cewki — poprawia jakość obrazu.
- Skany — sekwencje wymagające bezruchu.
- Kontakt — mikrofon i przycisk alarmowy dla pacjenta.
„Wyniki zwykle dostępne są ambulatoryjnie po 2–3 dniach; materiał obrazowy bywa przekazany na nośniku z opisem radiologa.”
Jak się ułożyć do rezonansu kolana i co słychać w trakcie badania
Personel może zastosować pasy, podkładki lub szynę, by ograniczyć najmniejsze ruchy kończyny. Dzięki temu zdjęcia będą ostrzejsze, a powtórzeń będzie mniej.
Najczęściej pacjent leży na plecach z nogą umieszczoną w cewce. Ułożenie ma być wygodne, bo trzeba je utrzymać przez cały czas badania.
Przed rozpoczęciem zgłoś każdy dyskomfort: ból przy wyproście lub zgięciu, skurcze czy trudność w utrzymaniu pozycji. Technik dostosuje podparcie lub pozycję w takim przypadku.
W trakcie pracy aparatu usłyszysz rytmiczne serie stuków i buczenia pochodzące od cewek gradientowych. To normalne; zatyczki do uszu znacznie poprawiają komfort.
Ważne: pacjenta łączy ze staffem stały mikrofon. Jeśli poczujesz niepokój, powiedz to od razu — badanie można przerwać lub zmodyfikować.
- Ułożenie: leżenie na plecach, noga stabilna w cewce.
- Unieruchomienie: pasy, podkładki, szyna — aby ograniczyć mikroruchy.
- Komfort: zatyczki do uszu, świadome oddychanie i kontakt głosowy z personelem.
Ile trwa badanie rezonansu kolana i od czego zależy czas w minutach
Czas trwania badania zależy od wybranego protokołu i liczby sekwencji. Najczęściej skany trwają od 15 do 45 minut. W niektórych opisach spotyka się zakres 20–60 minut.
Na całkowity czas składa się kilka etapów: przygotowanie i ułożenie pacjenta, właściwe skanowanie oraz czynności dodatkowe, np. wkłucie przy podaniu środka kontrastowego.
Liczba i rodzaj sekwencji decydują o długości badania — im więcej planowanych płaszczyzn i protokołów, tym dłużej trwa skanowanie.
Ruch kończyny zwiększa ryzyko powtórzeń. Jeśli pacjent poruszy się w trakcie, technik musi powtórzyć fragmenty, co realnie wydłuża czas badania. Dlatego bezruch jest kluczowy dla jakości obrazów.
Przy silnym bólu warto zgłosić to przed wejściem do pracowni. Lepsze ułożenie lub dodatkowe podparcie zmniejszają ryzyko ruchu i skracają rzeczywisty czas procedury.
Przed rozpoczęciem technik zwykle informuje o przewidywanym czasie trwania badania i odpowiada na pytania pacjenta.
| Element | Typowy czas (minut) | Uwagi |
|---|---|---|
| Przygotowanie i ankieta | 5–10 | Rejestracja, zostawienie metalu, krótkie instrukcje |
| Właściwe skanowanie | 15–45 | Zależne od protokołu i liczby sekwencji |
| Dodatkowe czynności | 10–30 | Podanie kontrastu, powtórzenia po ruchu |
Przygotowanie przed badaniem: ubranie, dokumenty i rzeczy zakazane przy rezonansie
Przed badaniem wybierz luźny strój bez metalowych elementów — guziki, suwaki i sprzączki mogą wymusić przebranie.
Przygotowanie usprawnia procedurę. Przyjdź około 20 minut wcześniej na ankietę i zgłoś implanty lub elementy w ciele oraz miej przy sobie dokumentację.
- Nie wnosź telefonu, kluczy, kart, zegarka, okularów ani biżuterii.
- Unikaj makijażu i kosmetyków z metalicznymi drobinkami.
- Przynieś wyniki wcześniejszych badań (RTG, USG, tomografia komputerowa, poprzedni rezonans).
- Miej przy sobie skierowanie, dokument tożsamości i listę leków.
| Element | Zalecenie | Dlaczego |
|---|---|---|
| Ubranie | Luźne, bez metalowych elementów | Zapobiega zakłóceniom obrazu i konieczności przebrania |
| Przedmioty | Telefon, karty, klucze poza strefą MR | Pole magnetyczne może je uszkodzić lub przyciągnąć |
| Dokumentacja | Skierowanie, wcześniejsze badania | Radiolog porówna zmiany i szybciej opisze badania |
| Implanty | Zgłoś i miej dokument producenta | Personel oceni zgodność z parametrami rezonansu magnetycznego |
Uwaga: jeśli planowane jest podanie kontrastu, zapytaj o kreatyniny krwi na kilka dni przed badaniem.
Rezonans kolana z kontrastem: kiedy jest potrzebny i jak się przygotować
Badanie z podaniem środka kontrastowego zwiększa szanse wykrycia drobnych zmian, które mogą umknąć w standardowych sekwencjach. Kontrastem poprawia się widoczność naczyń, zapalenia i aktywnych zmian w obrębie tkanek.
Najczęściej rozważa się podanie przy podejrzeniu pęknięć łąkotek w trudnych lokalizacjach, rozroście błony maziowej, wolnych ciał chrzęstnych lub kostno‑chrzęstnych oraz przy diagnostyce OCD i złamań chrzęstno‑kostnych. Artrografia MR (kontrast dostawowo) bywa użyteczna, gdy konieczne jest dokładne zobrazowanie powierzchni stawu.
Kontrast może być podany dożylnie lub dostawowo — decyzję podejmuje lekarz i protokół pracowni. Przed badaniem zwykle zaleca się oznaczenie kreatyniny krwi, często w oknie do 7 dni przed procedurą.
Zasady dotyczące jedzenia różnią się — niektóre ośrodki nie wymagają bycia na czczo, inne proszą o 4 godziny przerwy. Stosuj się do instrukcji rejestracji. Pamiętaj, że badanie z kontrastem wpływa na koszt i logistykę, ale może obniżyć odsetek wyników fałszywie ujemnych (np. z ~30% do ~8%).
| Wskazanie | Typ podania | Uwagi |
|---|---|---|
| Podejrzenie pęknięcia łąkotki | Dostawowo (artrografia) lub dożylnie | Lepsza ocena krawędzi i fragmentów |
| Rozrost błony maziowej / wysięk | Dożylnie | Ocena aktywności zapalnej |
| Wolne ciała chrzęstne / kostno‑chrzęstne | Dostawowo | Dokładne zobrazowanie lokalizacji |
Po badaniu: wyniki rezonansu, opis radiologa i kolejne kroki leczenia
Po zakończeniu badania otrzymujesz opis radiologa i nośnik z materiałem obrazowym.
W praktyce wyniki są gotowe zazwyczaj w 2–3 dni. W trybie pilnym czas może się skrócić, a obciążenie pracowni lub konieczność dodatkowych sekwencji wydłużyć oczekiwanie.
Opis wskazuje lokalizację i nazwy zmian w obrębie stawu — informacje o łąkotkach, więzadłach, chrząstce i kościach. Szukaj sformułowań wymagających konsultacji z lekarzem.
Następny krok to omówienie wyników z ortopedą lub lekarzem POZ. Na podstawie obrazu i badania klinicznego podejmie się decyzję o rehabilitacji, leczeniu lub kwalifikacji do zabiegu.
Jeśli dolegliwości narastają mimo leczenia, pojawia się blokada lub niestabilność, warto wrócić do diagnostyki i ponownie ocenić stan więzadeł i łąkotek.

Autor tego bloga skupia się na zdrowiu w ujęciu praktycznym i codziennym. Upraszcza złożone tematy, porządkuje informacje i podsuwa wskazówki, które pomagają dbać o lepsze samopoczucie krok po kroku. Pisze o profilaktyce, nawykach, regeneracji i rozsądnych wyborach — bez straszenia, za to z naciskiem na równowagę i zdrowy rozsądek.